Содержание статьи
- 1 Was sind Psoriasis und Ekzem? Eine einfache Einführung
- 2 Ursachen und typische Auslöser von Schüben
- 3 Worin unterscheiden sich Psoriasis und Ekzem konkret?
- 4 Wie kann man Schübe beruhigen? Grundprinzipien
- 5 Praktische Pflegeroutine: Schritt-für-Schritt für den Alltag
- 6 Topische Behandlungen: Was oft hilft — und worauf Sie achten sollten
- 7 Systemische Therapien und Phototherapie: Für hartnäckige Fälle
- 8 Lifestyle, Stressmanagement und Hausmittel
- 9 Wann ist ärztliche Hilfe dringend nötig? Alarmzeichen, die nicht ignoriert werden sollten
- 10 Beispiele aus dem Alltag: Wie Betroffene Schübe managen
- 11 Häufige Mythen und was wirklich stimmt
- 12 Tipps zur Kommunikation mit dem Arzt und zum Selbstmanagement
- 13 Schlussfolgerung
Die Haut ist unser größtes Organ und spiegelt oft, was innerlich vorgeht. Wenn sie jedoch in Flammen steht, juckt oder schuppig wird, fühlt sich das deutlich weniger wie ein Spiegel an und mehr wie ein Störfeuer, das den Alltag bestimmt. Psoriasis (Schuppenflechte) und Ekzem (atopische Dermatitis) sind zwei der häufigsten, aber oft missverstandenen chronischen Hauterkrankungen. Beide verursachen wiederkehrende Schübe, die das Wohlbefinden erheblich beeinträchtigen können — körperlich, sozial und seelisch. In diesem langen, informativen Artikel erkläre ich, was hinter diesen Krankheiten steckt, wie man ein Schubgeschehen erkennt und welche sanften sowie medizinisch fundierten Strategien helfen, Schübe zu lindern und die Lebensqualität zu verbessern. Ich schreibe für Menschen, die betroffen sind oder Angehörige unterstützen möchten, in einem klaren, zugänglichen Stil und mit praktischen, umsetzbaren Hinweisen.
Die Verunsicherung ist groß: Was darf man tun, was verschlimmert? Welche Hausmittel helfen wirklich, und wann braucht man eine ärztliche Behandlung? Dieser Text liefert Antworten, unterscheidet Fakten von Mythen und bietet eine Sammlung von Maßnahmen — von sanfter Pflege über Stressreduktion bis zu medizinischen Optionen — die bei Schüben helfen können. Wichtig ist: Jeder Mensch reagiert anders. Ziel ist, Ihnen ein Werkzeugset zu geben, aus dem Sie und Ihr behandelnder Arzt gemeinsam das Passende auswählen können. Bevor wir in Detailstrategien eintauchen, beginnen wir mit den Grundlagen: Was sind Psoriasis und Ekzem, und warum treten Schübe überhaupt auf?
Was sind Psoriasis und Ekzem? Eine einfache Einführung
Psoriasis und Ekzem sind entzündliche Hauterkrankungen, die chronisch verlaufen und in Schüben auftreten können. Bei der Psoriasis handelt es sich um eine immunvermittelte Erkrankung, bei der die Hautzellen schneller als normal wachsen. Das führt zu dicken, schuppigen, oft stark abgegrenzten Plaques, die gewöhnlich an Ellbogen, Knien, der Kopfhaut oder im unteren Rücken auftreten, aber grundsätzlich überall vorkommen können. Die Entzündungsprozesse sind komplex und beinhalten verschiedene Immunzellen sowie Botenstoffe, weshalb moderne Therapien häufig gezielt das Immunsystem modulieren.
Das Ekzem, oft als atopische Dermatitis bezeichnet, ist ebenfalls eine entzündliche Hauterkrankung, die typischerweise mit starkem Juckreiz, Rötung und trockenem, manchmal nässendem Hautbild einhergeht. Bei betroffenen Personen ist die Hautbarriere häufig gestört: Feuchtigkeit entweicht leichter, und Allergene oder Irritanzien gelangen leichter in die Haut, was Entzündungen fördert. Ekzeme treten häufig in Schüben auf und sind eng mit persönlichen Faktoren wie familiärer Allergiegeschichte, Umwelteinflüssen und Reizstoffen verbunden.
Beide Erkrankungen sind nicht ansteckend. Sie können das Alltagsleben stark beeinträchtigen — vom ständigen Kratzen bis zur Schlafstörung oder dem Vermeiden sozialer Situationen. Der Unterschied in den zugrundeliegenden Mechanismen beeinflusst Therapiewahl und Selbstmanagement, doch interessanterweise gibt es auch viele Überschneidungen bei Maßnahmen zur Linderung von Schüben. Deshalb ist es sinnvoll, Symptome und Auslöser gut zu kennen, um gezielt zu intervenieren.
Ursachen und typische Auslöser von Schüben
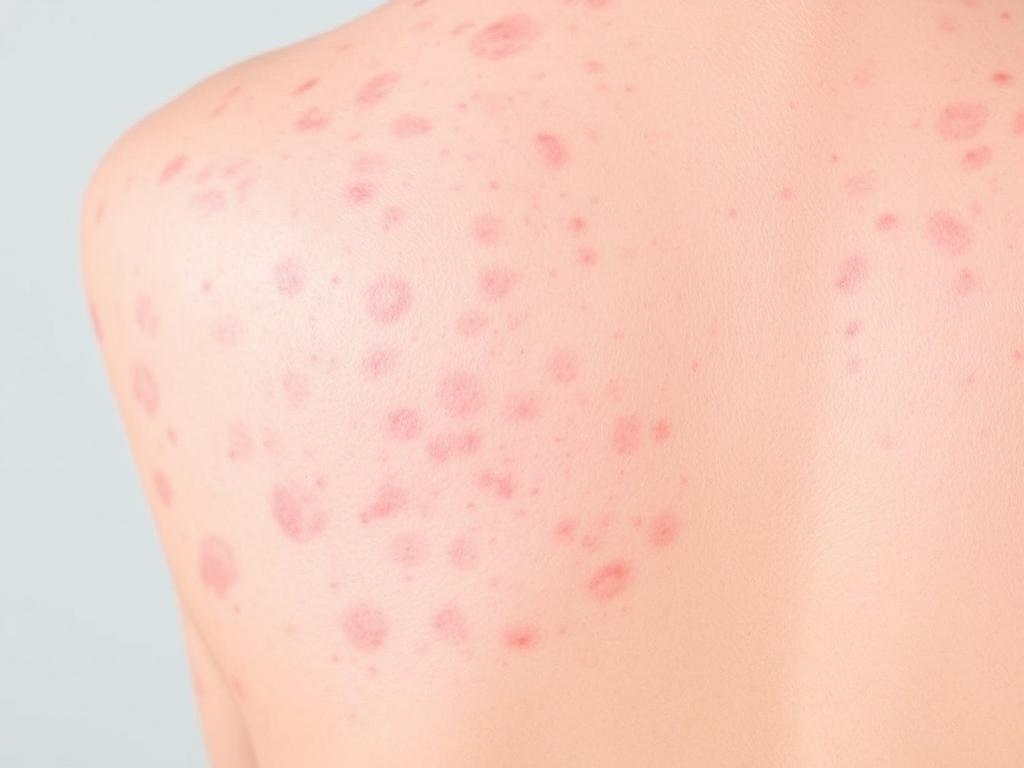
Die Ursachen von Psoriasis und Ekzem sind multifaktoriell: genetische Anlagen treffen auf Umweltfaktoren und Lebensstil. Bei der Psoriasis stehen genetische Prädispositionen und eine überschießende Immunantwort im Vordergrund; bei Ekzemen ist die gestörte Hautbarriere gemeinsam mit einer allergischen Veranlagung oft zentral. Dennoch lösen häufig die gleichen externen Faktoren Schübe aus.
Zu den klassischen Auslösern gehören Stress, Infektionen (z. B. Halsinfekte bei Kindern, die atopic flares begünstigen können), Kälte oder trockene Luft, mechanische Reibung und bestimmte Medikamente. Auch Rauchen, starker Alkoholkonsum und Übergewicht können das Risiko für Schübe erhöhen oder deren Schwere verschlechtern. Ebenso können Nahrungsmittel oder Allergene bei manchen Menschen eine Rolle spielen — dies ist jedoch individuell sehr verschieden und oft schwer isolierbar.
Im Alltag sind viele Auslöser vermeidbar oder zumindest linderbar. Die Kenntnis der persönlichen Triggerliste ist deshalb ein wichtiger Schritt: Notieren Sie, wann ein Schub begann, was davor geschah, und welche Pflegeprodukte, Nahrungsmittel oder Stresssituationen beteiligt waren. Diese Selbstbeobachtung hilft, Muster zu erkennen und gezielt zu vermeiden, was vermeidbar ist.
Nummerierte Liste 1: Häufige Auslöser, die Schübe provozieren können
- Stress (emotional, beruflich, Schlafmangel)
- Hautverletzungen oder Reibung (Kratzen, enge Kleidung)
- Kälte, trockene Luft und Wechsel der Luftfeuchtigkeit
- Infektionen (bakteriell oder viral)
- Bestimmte Medikamente (z. B. Betablocker, Lithium — ärztliche Abklärung erforderlich)
- Rauchen und Alkohol
- Kontakt mit irritierenden Substanzen (starke Seifen, Desinfektionsmittel, Allergene)
Worin unterscheiden sich Psoriasis und Ekzem konkret?
Obwohl beide Krankheiten sich überschneidende Symptome wie Juckreiz und entzündliche Hautveränderungen zeigen können, unterscheiden sie sich in Erscheinungsbild, typischen Lokalisationen, Verlauf und manchmal in der Intensität des Juckreizes. Psoriasis zeigt oft klar abgegrenzte, silbrig schuppende Plaques, während Ekzeme diffusere Rötungen und stark juckende, trockene oder nässende Stellen aufweisen. Das Ekzem juckt häufig stärker und kann durch Kratzen sekundäre Infektionen begünstigen.
Für Betroffene und Angehörige ist es wichtig, die Unterschiede zu kennen, weil die Behandlung und das Selbstmanagement sich unterscheiden können. Ärzte verwenden neben dem klinischen Bild auch Hautbiopsien oder Allergietests, um schwierige Fälle zu klären. In der Praxis ist die Therapie oft symptomorientiert: Was hilft, ist wichtiger als die scharfe Etikettierung, solange die medizinische Abklärung erfolgt ist.
Beschriftete Tabelle 1: Vergleich Psoriasis vs. Ekzem (Kurzüberblick)
| Merkmal | Psoriasis | Ekzem (atopische Dermatitis) |
|---|---|---|
| Erscheinungsbild | Gut abgegrenzte, silbrig schuppende Plaques | Rötung, trockene Haut, oft nässend bei akuten Schüben |
| Juckreiz | Variabel, kann stark sein | Häufig sehr stark ausgeprägt |
| Typische Lokalisation | Ellbogen, Knie, Kopfhaut, Sakrum | Gesicht, Beugeseiten der Arme/Beine, Hals, Hände |
| Hautbarriere | Nicht primär gestört, aber betroffen | Häufig gestört, erhöhte Verlust von Feuchtigkeit |
| Behandlungsschwerpunkte | Immunmodulation, topische Pflege, Phototherapie | Barriereschutz, Entzündungshemmung, Allergenvermeidung |
Wie kann man Schübe beruhigen? Grundprinzipien
Wenn ein Schub beginnt, hilft ein strukturiertes Vorgehen: Schmerz und Juckreiz lindern, Hautbarriere unterstützen, sekundäre Infektionen verhindern und den Auslöser identifizieren. Wichtig ist dabei, geduldig zu sein — die Haut braucht oft Zeit, um auf Maßnahmen zu reagieren. Ein schnelles, aber kontrolliertes Vorgehen verhindert übermäßiges Kratzen, das sonst die Haut zusätzlich schädigt und Schübe verlängert.
Ein weiterer Grundsatz ist Individualität: Was bei der einen Person wirkt, kann bei der anderen kaum eine Veränderung bringen. Deshalb ist es sinnvoll, die Maßnahmen schrittweise anzuwenden und ihre Wirkung zu dokumentieren. Darüber hinaus ist Konsistenz wichtig — tägliche Basispflege mit geeigneten Emollients (Fettcremes, -salben) reduziert das Risiko und die Schwere von Schüben.
Bei akuten, schweren Schüben ist ärztliche Hilfe nötig. Hier helfen Kortisonpräparate, andere entzündungshemmende Medikamente oder in schweren Fällen systemische Therapien. Bei Infektionsverdacht (z. B. zunehmende Rötung, Schmerz, Flüssigkeitsabsonderung, Fieber) sollte unverzüglich ein Arzt kontaktiert werden.
Nummerierte Liste 2: Sofortmaßnahmen bei einem akuten Schub
- Sanfte Reinigung mit lauwarmem Wasser; Vermeidung heißer Duschen.
- Reichlich Emollients auftragen, direkt nach der Reinigung, um Feuchtigkeit einzuschließen.
- Kühle Kompressen bei starkem Juckreiz oder Brennen.
- Kontakt mit bekannten Reizstoffen vermeiden (Parfüm, aggressive Seifen, Alkohol-basierte Desinfektionsmittel).
- Bei starkem Juckreiz kurzzeitig einen Arzt aufsuchen — topische Kortisontherapie oder andere Optionen besprechen.
Praktische Pflegeroutine: Schritt-für-Schritt für den Alltag
Pflege ist das A und O bei Psoriasis und Ekzem — besonders während und nach Schüben. Eine Routine gibt Sicherheit und hilft, die Hautbarriere zu stabilisieren. Beginnen Sie morgens und abends mit einfachen, sanften Schritten, und passen Sie die Intensität bei Bedarf an. Wichtig ist, Produkte zu verwenden, die frei von Duftstoffen, Alkohol und unnötigen Zusatzstoffen sind.
Nach der Reinigung ist das Auftragen einer reichhaltigen, parfümfreien Creme oder Salbe entscheidend. Bei sehr trockener Haut sind fetthaltigere Zubereitungen (Salben) effektiver als leichte Lotionen. Verwenden Sie Produkte, die toleriert werden, und testen Sie neue Produkte zuerst an einer kleinen Hautstelle. Bei Schwellungen, Rissen oder nässenden Stellen ist ein ärztlicher Rat empfehlenswert, bevor neue Pflegemittel großflächig aufgetragen werden.
Nummerierte Liste 3: Beispielhafte tägliche Pflegeroutine
- Morgens: sanfte Reinigung mit pH-hautneutralem Waschstück oder nur Wasser.
- Direkt danach: Auftragen einer Emollients-Salbe oder -Creme auf betroffene und trockene Hautstellen.
- Tagsüber: bei Bedarf mehrmals Emollients auftragen; bei Juckreiz kühlende Kompressen und lokale Maßnahmen.
- Abends: lauwarmes Bad mit optionaler Emollients-Zugabe (z. B. ölige Badezusätze), anschließend sofort eincremen.
- Bei Kopfhautbefall: milde, medizinisch empfohlene Shampoos oder topische Mittel verwenden (gemäß ärztlicher Anweisung).
Topische Behandlungen: Was oft hilft — und worauf Sie achten sollten
Topische Behandlungen sind die erste Wahl bei vielen leichten bis mittelschweren Schüben. Dazu gehören Emollients, topische Kortikosteroide, Vitamin-D-Analoga (häufig bei Psoriasis), Calcineurin-Inhibitoren (z. B. Tacrolimus, bei Ekzem besonders im Gesicht und an empfindlichen Stellen) und spezielle Shampoos oder Lösungen bei Kopfhauterkrankungen. Ein wichtiger Tipp: Emollients sind nicht nur unterstützende Pflege — sie sind eine Therapiebasis und sollten regelmäßig verwendet werden.
Topische Kortikosteroide sind bei akuten Entzündungen sehr wirksam, sollten aber mit Bedacht und gemäß ärztlicher Anleitung verwendet werden, weil sie bei langfristigem oder unsachgemäßem Gebrauch Nebenwirkungen wie Hautverdünnung verursachen können. Bei hartnäckigen Fällen oder ausgedehnten Schäden kommen lokal anzuwendende, rezeptpflichtige Wirkstoffe zum Einsatz. Ebenso gibt es nicht-steroidale topische Optionen, die besonders bei empfindlicher Gesichtshaut vorteilhaft sind.
Wenn Sie neue topische Präparate ausprobieren, verwenden Sie sie zuerst kurzfristig und beobachten Sie die Hautreaktion. Bei Verschlechterung oder unerwarteten Nebenwirkungen sollte die Behandlung gestoppt und ein Arzt konsultiert werden.
Systemische Therapien und Phototherapie: Für hartnäckige Fälle
0
Wenn topische Maßnahmen und Lifestyle-Anpassungen nicht ausreichen, stehen verschiedene systemische Therapien und Phototherapien zur Verfügung. Bei Psoriasis haben sich Biologika (gezielte Antikörper) in den letzten Jahren als sehr effektiv erwiesen. Weitere Optionen sind Methotrexat, Ciclosporin oder Acitretin — alle mit unterschiedlichen Wirkmechanismen und Nebenwirkungsprofilen. Bei Ekzemen können in schweren Fällen ebenfalls systemische Immunmodulatoren oder neuere Biologika sinnvoll sein.
Phototherapie (UVB) kann bei beiden Erkrankungen wirksam sein, sollte jedoch unter ärztlicher Aufsicht erfolgen, um das Hautkrebsrisiko zu minimieren. Systemische Therapien erfordern eine sorgfältige Absprache mit Fachärzten, Blutuntersuchungen und Monitoring.
Wichtig: Systemische und invasive Therapien sind sehr wirkungsvoll, aber sie benötigen fachärztliche Indikation und Begleitung. Sie sollten nicht ohne Rücksprache begonnen werden.
Lifestyle, Stressmanagement und Hausmittel

Lebensstil hat einen großen Einfluss auf die Häufigkeit und Schwere von Schüben. Stressreduktionstechniken (Achtsamkeit, Meditation, regelmäßige Bewegung, ausreichend Schlaf) zeigen in vielen Studien positive Effekte auf das Hautbild. Regelmäßige körperliche Aktivität hilft außerdem beim Gewichtmanagement — ein wichtiger Faktor bei Psoriasis — und verbessert das allgemeine Wohlbefinden.
Einige Hausmittel können kurzfristig lindernd wirken: kühle Kompressen gegen akuten Juckreiz, Haferbäder zur Beruhigung der Haut, oder das großzügige Auftragen von fetthaltigen Cremes. Olivenöl, Kokosöl oder spezielle Nachtöle können bei manchen Personen die Haut verbessern, bei anderen jedoch Irritationen auslösen — daher immer zuerst testen. Ebenso können luftbefeuchtende Maßnahmen in trockenen Wohnungen die Hautfeuchtigkeit erhöhen und Schübe reduzieren.
Ernährung ist kein Allheilmittel, aber eine gesunde, ausgewogene Kost, Reduktion von Alkohol und Rauchen sowie das Vermeiden bekannter Nahrungsmittel-Trigger bei individuellen Unverträglichkeiten können hilfreich sein. Es gibt Hinweise auf Vorteile von Omega-3-Fettsäuren und Vitamin-D-Supplementierung bei bestimmten Patientengruppen, doch diese sollten nicht ohne Rücksprache als Ersatz für bewährte Therapien betrachtet werden.
Nummerierte Liste 4: Praktische Hausmittel und Lifestyle-Tipps
- Haferbad zur Linderung von Juckreiz (kolloidales Hafermehl).
- Kühle, feuchte Kompressen bei akutem Brennen oder starkem Juckreiz.
- Umsichtiger Einsatz von pflanzlichen Ölen (zuerst auf Verträglichkeit testen).
- Luftbefeuchter in trockenen Räumen, besonders im Winter.
- Regelmäßige moderate Bewegung und ausreichender Schlaf für Stressabbau.
Wann ist ärztliche Hilfe dringend nötig? Alarmzeichen, die nicht ignoriert werden sollten
Viele Schübe lassen sich mit der richtigen Pflege und zeitnaher ärztlicher Begleitung kontrollieren. Es gibt jedoch klare Warnzeichen, bei denen sofortige ärztliche Hilfe erforderlich ist: starke Ausbreitung innerhalb kurzer Zeit, Anzeichen einer bakteriellen Sekundärinfektion (Eiter, zunehmende Rötung, Schmerz, Fieber), flächenhafte Abschürfungen oder großflächiges Nässen, sowie systemische Symptome wie Fieber oder Gelenkschmerzen mit Hautveränderungen (kann auf Psoriasis-Arthritis hindeuten). Ebenso sollte bei neuer, starker Verschlechterung die Therapie überprüft werden.
Dokumentieren Sie Schübe gut — Datum, Dauer, vorangehende Ereignisse, eingesetzte Maßnahmen — und teilen Sie diese Informationen mit Ihrem Haus- oder Hautarzt. Das vereinfacht die Therapieanpassung und vermeidet überflüssige Versuche.
Nummerierte Liste 5: Rote-Flaggen-Liste — Suchen Sie sofort eine medizinische Notfallversorgung
- Fieber oder allgemeine Krankheitssymptome zusammen mit Hautveränderungen.
- Zunehmende Rötung, starke Schmerzen oder Eiterausfluss (Infektionsverdacht).
- Schnelle, großflächige Ausbreitung der Hautveränderungen.
- Neu aufgetretene Gelenkschmerzen, Steifigkeit oder Schwellungen.
- Schwere Schlafstörungen oder psychische Krisen durch die Hauterkrankung.
Beispiele aus dem Alltag: Wie Betroffene Schübe managen
Viele Betroffene entwickeln über die Jahre ein persönliches Repertoire an Maßnahmen, das ihnen hilft, Schübe zu verkürzen oder weniger belastend zu erleben. Beispiele zeigen, wie individuell und kreativ solche Strategien sein können: Eine junge Mutter kann z. B. Stressidentifikation und einfache Achtsamkeitsübungen in den Tagesablauf integrieren, während ein älterer Mann von konsequenter Verwendung fetthaltiger Salben und luftbefeuchteten Schlafräumen profitiert. Wichtig ist, dass einfache Maßnahmen oft einen großen Unterschied machen — konsequente Pflege, das Vermeiden bekannter Trigger und rechtzeitige ärztliche Abklärung.
Austausch in Selbsthilfegruppen oder Foren kann Trost und praktische Tipps liefern, sollte aber nie fachärztliche Beratung ersetzen. Ein enger Dialog mit dem behandelnden Dermatologen ermöglicht es, Behandlungen anzupassen, wenn persönliche Praktiken nicht den gewünschten Erfolg bringen.
Häufige Mythen und was wirklich stimmt
Rund um Psoriasis und Ekzem kursieren viele Mythen: „Es ist nur ein kosmetisches Problem“, „Kälte heilt Psoriasis“, oder „Diäten können alles lösen“. Diese Vereinfachungen helfen nicht weiter und führen oft zu Frustration. Fakt ist: Beide Erkrankungen sind ernst zu nehmen, haben physische und psychische Dimensionen und benötigen individuell abgestimmte Behandlungsstrategien. Manche Mythen entstehen aus Einzelfällen, die medial verstärkt werden, andere aus Missverständnissen über Ursachen und Therapie.
Aufklärung ist entscheidend. Menschen mit diesen Erkrankungen profitieren von einer informierten Gemeinschaft, die zwischen evidenzbasierten Maßnahmen und populären, aber unbegründeten Ratschlägen unterscheiden kann.
Beschriftete Tabelle 2: Übersicht beruhigender Maßnahmen — Anwendungsbereich und Hinweise
| Maßnahme | Anwendungsbereich | Hinweise |
|---|---|---|
| Emollients (Creme/Salbe) | Grundpflege bei Psoriasis und Ekzem | Regelmäßig anwenden, direkt nach dem Waschen; salben sind bei sehr trockener Haut oft besser. |
| Topische Kortikosteroide | Akute Entzündung, starke Rötung/Juckreiz | Kurzfristig sehr wirksam; Anwendung nur wie vom Arzt empfohlen, um Nebenwirkungen zu vermeiden. |
| Vit-D-Analoga (bei Psoriasis) | Psoriasis-Plaques | Gut kombinierbar mit Kortikosteroiden; ärztliche Verschreibung nötig. |
| Calcineurin-Inhibitoren | Empfindliche Stellen (Gesicht, Falten) | Alternative zu Steroiden, besonders bei Langzeitbehandlung im Gesicht. |
| Phototherapie (UVB) | Ausgedehnte oder therapieresistente Fälle | Unter ärztlicher Aufsicht durchführen; Sonnenschutz beachten. |
| Systemische Therapien (Biologika, Methotrexat usw.) | Schwere, therapieresistente Fälle | Erfordern Facharztbetreuung, Monitoring und Aufklärung zu Risiken. |
Tipps zur Kommunikation mit dem Arzt und zum Selbstmanagement
Gut vorbereitet in den Arzttermin zu gehen, spart Zeit und verbessert die Behandlung. Bringen Sie ein Schub-Tagebuch mit: Beginn, mögliche Auslöser, angewandte Produkte, beobachtete Veränderungen und alle Beschwerden. Fragen Sie nach realistischen Zielen der Therapie (z. B. Juckreduktion, Plaque-Abflachung, verbesserter Schlaf) und erwarten Sie keine sofortige Wunderwirkung — Hauttherapien brauchen Zeit.
Sprechen Sie offen über Begleitprobleme wie Schlafstörung, Angst oder soziale Belastung — diese Faktoren beeinflussen sowohl die Haut als auch den Behandlungserfolg. Viele Ärzte arbeiten interdisziplinär mit Psychologen, Ernährungsberatern oder spezialisierten Pflegekräften zusammen; nutzen Sie diese Angebote, wenn vorhanden.
Schlussfolgerung
Psoriasis und Ekzem sind behandelbare, wenn auch oft chronische Erkrankungen, bei denen ein kluges Zusammenspiel aus Pflege, Vermeidung von Triggern, Lebensstilmaßnahmen und ärztlich begleiteter Therapie Schübe deutlich lindern kann. Geduld, Beobachtung und eine enge Zusammenarbeit mit medizinischen Fachkräften sind dabei zentral — und immer daran denken: Hilfe holen ist Stärke, nicht Schwäche.